Под термином «диффузные изменения» принято понимать несколько патологий, которые сопровождаются изменениями, затрагивающими паренхиму, синус почки или чашечно-лоханочную систему (ЧЛС). Понятие не является диагнозом, а считается заключением УЗИ, КТ или МРТ мочевыделительной системы. Диффузными изменениями называют утолщения, истончение тканей, поражение сосудистой системы и жировой прослойки органа, увеличение или уменьшение самой почки.
Разносторонние изменения в структуре почек именуются диффузной патологией.
Виды и классификация
Диффузные изменения в почечной паренхиме, ЧЛС или синусе с увеличением и утолщением органа по всему объему часто провоцирует прогрессирующая мочекаменная патология, сосудистая деструкция, воспаление жировой «подушки».
 Диффузные изменения почек выражаются изменением размера, структуры органа.
Диффузные изменения почек выражаются изменением размера, структуры органа. Почечная диффузность дает подозрение на наличие жидкости в лоханке, ранний абсцесс, нарушение обменных процессов и обратной всасываемости с участием натрия, структурное изменения в почечной вене, подозрения на тромбоз, варикозное расширение или камнеобразование. По степени и характеру поражения тканей различают несколько разновидностей почечных диффузных изменений:
- увеличение органа в размере, провоцируемое воспалением;
- уменьшение объема, вызванное хронической патологией;
- утолщение почечной паренхимы;
- вариабельность величины, ухудшение структуры синуса: равномерное, очаговое.
В зависимости от визуализации на мониторе при УЗИ, диффузные изменения могут быть:
- четкими и нечеткими;
- слабыми или умеренными;
- выраженными.
Причины и симптомы
При диффузных изменениях в паренхиме
Часто диффузные изменения в ЧЛС обеих почек отмечаются у ребенка. Но этот процесс не является патологическим, так как до 3-х лет детская почка характеризуется дольчатой структурой, поэтому специфично визуализируется на УЗИ. Проблема характеризуется ухудшением состояния почечной ткани с внутренней стороны. Умеренные изменения степени происходят регулярно, когда в ткани проникает кислород, питательные вещества: в процессе еды, дыхательной гимнастики. Но при патологической деструкции происходят более глубокие изменения. В группе риска находятся:
- люди с избытком веса;
- пациенты с сахарным диабетом;
- люди с возрастными изменениями.
 Диабетики, люди с лишним весом, курильщики более подвержены к диффузным патологиям почек.
Диабетики, люди с лишним весом, курильщики более подвержены к диффузным патологиям почек. Повысить риск появления диффузных изменений в почках способны:
- плохая наследственность;
- курение;
- обменные нарушения;
- сбои в работе ЖКТ.
Главные причины, почему диффузно изменяется паренхима и ЧЛС - неправильное питание и злоупотребление алкоголем. Часто встречающиеся причины:
- врожденные почечные аномалии структуры;
- опухоли, кисты, полипы;
- острые и хронические патологии почек;
- рецидив не долеченной болезни.
Симптоматика состояния определяется утолщением ткани и возникающей на этой почве асимметрии органа в объеме. Ранними признаками считаются отеки, которые провоцируются проблемами с капиллярной проницаемостью, повышением кровяного давления. В результате фильтрующая активность в отношении жидкости увеличивается, но ослабевает ее обратное поглощение. Развивается стойкое нарушение мочеиспускания, сопровождающееся болями, жжением, появлением крови в моче. Частыми признаками начала диффузных изменений являются боли в пояснице с обеих сторон, что вызвано увеличением размеров и растяжением капсулы парного органа.
При диффузном изменении синусов почек
 Почечный синус может косвенно пострадать из-за камней, атеросклероза, кистоза, воспаления в органе.
Почечный синус может косвенно пострадать из-за камней, атеросклероза, кистоза, воспаления в органе. Структурные изменения синусов почек характеризуют развитие нескольких патологий ввиду особенности расположения и сложности строения входных ворот парного органа. Уплотненный почечный синус может говорить о таких состояниях:
- образование камней в лоханке;
- уплотнение лоханочных стенок на фоне хронического поражения вялотекущей патологией;
- уплотнение сосудов из-за наличия атеросклеротических бляшек;
- аномалии развития, сопровождающиеся воспалением и видоизменением околососудистой клетчатки синуса;
- кисты в синусах, которые давит на сосуды и провоцируют острую почечную дисфункцию.
Диффузно неоднородные изменения синусов почек сопровождаются отеком, болями в органе и покалыванием в сердце, проблемами с артериальным давлением.
Частой причиной диффузии в синусах почек является педункулит или фибролипоматоз - воспаление на участке ворот и сосудистой ножки парного органа. Процесс характеризуется склеротическим поражением. Причина развития фибролипоматоза - повышенное почечное давление на фоне туберкулеза, воспаление лоханок в почках, образование камней в мочеточнике, аденомы простаты. При обратном забросе из лоханок в почки моча с токсичными продуктами распада попадает в промежуточную клетчатку тела почек и синуса, приводя к воспалению лимфоузлов, сосудов с фиброзно-склеротическим поражением по типу фибролипоматоза. На фоне перекрытия оттока лимфы в почке усугубляются застойные проявления, что вызывает резкие боли в спине, схожие с радикулитными.
Больной орган отличается от здорового тем, что в нем обнаруживаются изменения. Различают 2 вида этого явления – диффузные и очаговые изменения. Диффузные затрагивают весь орган, значительно уменьшая его функциональность. Такое повреждение почки представляет не меньшую опасность, чем очаговое.
Диффузные изменения паренхимы почки
Почка состоит из паренхимы и системы накопления и выведения мочи. Внешняя часть паренхимы складывается из клубочков, окруженных развитой кровеносной системой, а внутренняя – из почечных канальцев. Последние образуют так называемые пирамиды, по которым жидкость попадает в чашечки и лоханки – составляющие системы выведения.
Толщина паренхимы изменяется с возрастом – утончается. Для молодых людей нормой считается толщина в 16–25 мм. В старшей возрастной группе – более 60 лет, толщина паренхимы редко превышает 1,1 см.
Несмотря на то что почка защищена фиброзной капсулой, почечная паренхима довольно уязвима. Поступающая в нее кровь несет продукты распада, обмена, токсины и так далее, так что первыми на изменения в организме реагируют зачастую почки.
Диффузное изменение – это не определенная болезнь и не синдром, а состояние органа, при котором наблюдаются физиологические или физические изменения, затрагивающие весь орган. Только после обследования можно диагностировать причину изменений и приступать к лечению.
Диффузные изменения обычно сопровождаются изменениями в размерах самого органа, причем в одинаковой степени и у детей, и у взрослых. Как правило, при острых заболеваниях паренхима утолщается, а при хронических – утончается. Причем в преклонном возрасте истончение наблюдается и из-за чисто возрастных изменений. Истончение паренхимы в детском возрасте свидетельствует о серьезности положения.
Диффузные изменения в почках у новорожденного могут быть вызваны самыми разными причинами, как врожденными пороками – поликистоз, врожденный нефротический синдром, так и приобретенными – пиелонефрит, вторичные поражения органа. Благодаря особенностям организма новорожденного изменения носят стремительный характер и особенно опасны.
С другой стороны, до 3 лет почка ребенка имеет дольчатую структуру, которая на УЗИ визуализируется весьма специфически. Если никаких признаков недуга не наблюдается, то процесс не носит патологического характера. Если же наличествуют и другие признаки заболевания, необходимо диагностика.
Паренхима почек
Причины
Диффузные изменения могут быть вызваны самими разными причинами, но в любом случае это повод тщательно обследоваться.
Начинающаяся мочекаменная болезнь – на первом этапе в пирамидках, образованных канальцами, формируются бляшки. Позднее они могут превратиться в камни. На УЗИ они проявляются как гиперэхогенные включения.
Особое место занимают кальцинаты – скапливающиеся частицы отмершей почечной ткани, покрытые отложениями кальциевых солей. Такие изменения носят диффузный характер, не зависят от возраста или пола. Появление кальцитов – не сама болезнь, а признак, указывающий на неправильное питание, нарушения в обмене веществ или появление воспалительного заболевания. Единичный кальцинат опасности не представляет, но множественное их появление может быть признаком рака.
- Врожденные изменения – тот же поликистоз, например.
- Возрастные изменения – паренхима истончается и частично меняет структуру. Истончение у молодых людей указывает на недолеченное или вялотекущее хроническое воспаление и нуждается в лечении.
- Хронические воспалительные заболевания – гломерулонефрит, например, уролитиаз, конечно же, влияют на состоянии паренхимы.
- Разрастание жировой ткани – жировые образования блокируют отток жидкости, что приводит к ее накоплению. А это, в свою очередь, провоцирует воспаления жировой ткани и сосудов. Недуг приводит к гиперэхогенности паренхимы.
- Кисты – в паренхиматозной ткани они представляют большую опасность по сравнению с кистами на других участках. Киста – ограниченная полость с жидкостью или серозным секретом. Размеры обычной не превышают 8–10 см. Образование сдавливает окружающие ткани, что приводит сначала к их дисфункции – нарушению оттока мочи, а затем к отмиранию. Если киста единичная и не увеличивается, за ней только наблюдают. Если образование множественное, то назначают операцию по удалению.
Киста паренхимы почек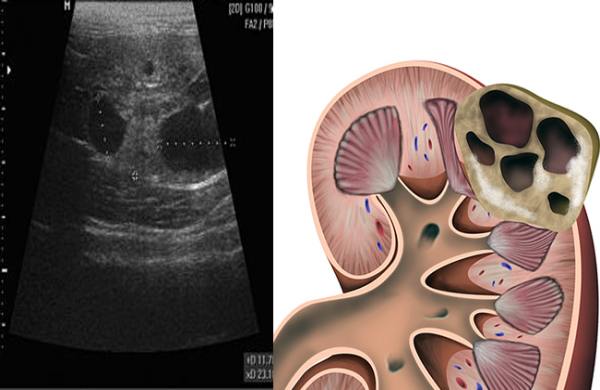
У детей наблюдается врожденная форма, у взрослых, как правило, старше 50 лет – приобретенная. Обычно кисты поражают одну почку, чаще всего, левую. При врожденном поликистозе повреждены обе почки. В 2/3 случаев дети с таким заболевании рождаются мертвыми.
- Доброкачественные опухоли – аденома, онкоцитома. Сопровождаются появлением крови в моче, болезненными симптомами в пояснице, олиугоурией.
- Амилоидоз – в почечной ткани откладывается нерастворимый белок – амилоид. Белок нарушает работу почки, что постепенно приводит к хронической недостаточности.
- Атеросклероз почечных сосудов – сужение сосудов из-за отложения на стенках холестериновых бляшек.
- Заболевания, связанные с нарушениями в обмене веществ – сахарный диабет, например, гипертиреоз.
- В конце концов, диффузные изменения могут быть связаны с перенесенными острыми или хроническими заболеваниями почек.
Вне зависимости от возраста или пола повреждение может наблюдаться у обеих или одной почек. Факторами риска выступает избыточный вес, курение, сахарный диабет и неправильное питание. Если после обследования серьезных нарушений не выявлено, именно диета и отказ от курения становится гарантом восстановления функциональности органов.
Виды
Для определения диффузных изменений применяют несколько классификаций.
По изменению паренхимы различают:
- увеличение почки в размерах из-за воспаления. Паренхима при этом обычно уплотняется;
- уменьшение в размерах, что характерно для хронических недугов;
- утолщение паренхимы – она не должна превышать 25 мм;
- истончение – допускается в пожилом возрасте, но является признаком повреждения в группах младше 50 лет. Сюда же относят ухудшение структур синуса – уплотнение вследствие образования камней или отложения атеросклеротических бляшек или же образование кисты.
Изменения вызваны разными заболеваниями и проявляются по-разному. Обнаружить диффузные изменения, особенно у новорожденных, только по внешним признакам невозможно, поскольку выраженными симптомами они не обладают.
При остром течении болезни симптомы полностью скрыты признаками основного недуга:
- Увеличение почки в размерах обуславливают практически любое воспаление. Для взрослых это чаще всего гломероулонефрити острый пиелонефрит. В течение 8–10 дней болезнь протекает бессимптомно, затем появляется рвота, тошнота, одышка, боли в области сердца, головные. На этой стадии недуг уже можно диагностировать с помощью УЗИ или пункционной биопсии. Характерно появление отечности. При хроническом течении клиническая картина смазанная, однако гиперэхогенность почек может подсказать причину плохого состояния.
- Уменьшение в размерах – следствие практически любого хронического заболевания, того же пиелонефрита, например. При этом наблюдается изменение размеров органа, асимметрия, истончение паренхимы – как правило, неравномерное. Эти признаки свидетельствуют о прогрессировании заболевания, даже если внешние признаки выражены слабо.
- Утолщение паренхимы и асимметрия органов сопровождает появление кисты, например. Первыми ее признаками выступают отеки. Последнее вызывают нарушения в капиллярной проницаемости, что приводит к повышению давления.
Из-за АД развиваются застойные явления, ослабевает обратное поглощение жидкости, в результате нарушается мочеиспускание. Появляется сильная боль, жжение при мочеиспускании, наблюдается гематурия. Почка с кистой увеличивается в размерах и фиброзная капсула начинает ее сдавливать. Это обуславливает появление болей в пояснице.
При формовании опухолей наблюдаются сходные признаки. Боль отдается в подреберья, асимметрии иногда настолько велика, что обнаруживается при пальпировании. Добавляется озноб и повышение температуры.
Истончение паренхимы – как возрастное, так и обусловленное перенесенными заболеваниями по симптомам сходно с почечной недостаточностью. Отмирание части нефронов приводит к снижению функциональности органов, что и провоцирует типичный для недостаточности симптомов – никтурию, уменьшение диуреза, изменение состава мочи и крови и так далее. Лечение в этом случае необходимо безотлагательное, поскольку диффузные изменения при их игнорировании с легкостью могут перейти в хроническую недостаточность почки.
УЗИ как метод исследования в этом случае настолько значим, что существует и применяется классификация, указывающая на степень визуализации изменения на мониторе при УЗИ. Здоровая почечная ткань характеризуется нормальной эхогенностью. Повышенной гиперэхогенностью отличаются поврежденные ткани.
По этому признаку выделяют диффузные изменения:
- четкие и нечеткие;
- слабые (умеренные);
- выраженные.
Диагностика
 Определяющим методом обследования является УЗИ. По сути дела, эти изменения фиксируются только при помощи этого исследования. На мониторе аппарата изменения визуализируются как области с повышенной эхогенностью. Это могут быть кисты, опухоли, камни, песок и так далее. Здоровая ткань имеет однородную структуру и одинаковые эхопризнаки.
Определяющим методом обследования является УЗИ. По сути дела, эти изменения фиксируются только при помощи этого исследования. На мониторе аппарата изменения визуализируются как области с повышенной эхогенностью. Это могут быть кисты, опухоли, камни, песок и так далее. Здоровая ткань имеет однородную структуру и одинаковые эхопризнаки.
Расшифровку УЗИ выполняет только врач. Какими бы ни были усредненные показатели, при расшифровке и тем более диагностике необходимо учитывать анамнез пациента и его состояние.
Если какие-то нарушения в структуре наблюдаются, врач описывает их в заключении:
- Эхотени, микрокалькулез – в органах обнаружены камни или песок.
- Объемные образования – кисты, опухоли, абсцессы.
- Эхо-положительное образование – чаще всего подразумевается раковая опухоль. Она имеет неровные контуры, неоднородна, то есть, участки с повышенной и сниженной эхогенностью комбинируются. Могут наблюдаться и эхонегативные участки, обусловленные кровоизлиянием или некрозом.
- Гиперэхогенные – киста, липома, аденома, фибролипома и так далее. Эти образования однородны по структуре, сходны с паранефральной клетчаткой.
- По отношению к кисте используется и термин «анэхогенное образование». Формования имеют четкие контуры, заполнены однородным содержимым.
При амилоидозе наблюдается повышение эхогенности коркового и мозгового вещества, причем в зонах гиперэхогенности границы между ними неразличимы, а в зонах с нормальной эхогенностью четко прослеживаются. Этот признак – неразличимость границ между слоями считают характерным для диффузионного изменения.
Помимо перечисленного данные УЗИ могут зафиксировать:
- изменения в синусе почки;
- нарушения в кровоснабжении и сужение сосудов;
- тромбозы и даже признаки его формирования;
- наличие жидкости в лоханке;
- отсутствие кровообращения в почечных венах или наличие обратного тока крови.
УЗИ, по сути, констатирует факт изменений. Но для точного определения болезни проводят дополнительные исследования. У детей для 3 лет УЗИ не дает достоверной картины изменений, поэтому при обследовании детей назначается КТ.
- МРТ или КТ – локализует расположение камней, опухолей, кисты и любых других образований. При необходимости операционного вмешательства этот метод наиболее информативен.
- Экскреторная урография – рентгенологический метод исследования, предполагающий ввод специальных контрастных веществ. Последние усваиваются здоровой и поврежденной тканью по-разному, что позволяет с очень высокой точностью установить функциональность органа.
Нельзя сбрасывать со счетов и лабораторные исследования. Например, пиелонефрит не дает сколько-нибудь внятной картины при УЗИ – КТ предоставляет лучшие результаты. А вот стандартная проба Зимницкого – анализ мочи за 24 часа, весьма показательна.
При пиелонефрите или хронической недостаточности плотность мочи заметно ниже плотности плазмы крови, что указывает на недостаточное всасывание воды:
- Анализ мочи предоставляет важные сведения о функциональности почек. Обнаружение эритроцитов, белка, лейкоцитов, избытка или недостатка креатинина – все эти факторы указывают на тот или иной недуг который способен вызвать диффузные изменения в почках.
- Анализ крови – наиболее важным показателем является соотношение уровня креатинина и мочевины в сыворотке крови с концентрацией этих же вещества в моче. По отклонению от нормы устанавливают первичный диагноз.
- Для его уточнения применяют более специфические исследования – функциональные пробы, биопсию и так далее.
Диффузные изменения паренхимы почек на УЗИ:
Лечение
Диффузные изменения паренхимы и синусов почек – не сама болезнь, а лишь ее следствие. Лечить необходимо первичный недуг, каким бы он ни был.
При мочекаменной болезни – предпочтительны терапевтические методы. Подбор лекарственных препаратов и диеты – последняя обязательна, зависит от характера камней: кольцевые, фосфатные, уратные. Когда речь касается песка и камней с размерами не более 0,5 см, медикаментозного курса, как правило, достаточно. При наличии камней большей величины, прибегают к ультразвуковому дроблению. На начальной стадии недуга – отложение бляшек в пирамидках, порой оказывается достаточно правильного питания.
У детей появление камней встречается крайне редко.
Обычно это связано с врожденными аномалиями или с инфекцией мочевыводящих путей:
- Кисты – одиночная стабильная киста правой или левой почек нуждается только в наблюдении. Если же образований множество или киста достигала больших размеров – более 5 см, прибегают к лечению. В относительно легких случаях назначают лекарственные средства. При необходимости прибегают к хирургическим. Это лапароскопия – удаление кисты с установкой дренажа в забрюшинной области, чаще назначается при неудачном расположении формирования. Пунция – прокол кисты, при котором жидкость из полости отсасывают и заполняют спиртом.
- Гломуролонефрит, острый пиелонефрит и другие воспалительные заболевания. Лечение обязательно включает антибиотик – фторхионолоны, ампициллин. Детям чаще назначают цефалоспорин. При необходимости, после получения результатов бактериологического посева, антибиотик могут заменить. Оперативное вмешательство возможно лишь в том случае, если консервативное леченее не дало результатов.
- При образовании опухолей назначается индивидуальная программа. Если опухоль носит доброкачественный характер, не увеличивается в размерах и не влияет на функциональность органа, то за образованием только наблюдают. В противном случае назначают резекцию – устранение, либо нефрэктомию – иссечение почки.
- Лечение раковых опухолей обязательно дополняется химиотерапией.
- Лечение хронических заболеваний – почечной недостаточности, хронического пиелонефрита и так далее, определяется стадий недуга и состоянием пациента. Однако основой его тоже выступает антибактериальная терапия.
Диффузные изменения паренхимы не являются самостоятельной болезнью. Это следствие других заболеваний, возможно находящихся только в ранней стадии, но оказывающих влияние на функции почки. По этой причине, как лечить зависит от основной формы болезни.
Анатомическое строение почки определяют некоторые особенности, связанные с расположением лоханок, чашек, пирамид, впадин и углублений. Одним из таких углублений является синус почки, в который открывается часть почечных лоханок, через него проходят сосуды и мочеточники.
Почечный синус и его функция
Все патологии почечного синуса опасны тем, что затрудняют отток мочи, нарушая тем самым основную функцию органа.
Патологии в синусах почки подразделяются на врожденные или приобретенные. Как правило, нарушения врожденного характера диагностируются с трудом из-за отсутствия явных симптомов, и особенностей организма ребенка. Врожденная патология формируется еще на этапе формирования эмбриона, в момент закладывания листков плодного яйца для образования внутренних органов. Врожденная патология почечных синусов – малоизученная область урологии, причины по которым возникает патологии внутриутробного развития относительны:
- наследственная предрасположенность;
- вирусные и другие заболевания матери во время беременности;
- неблагоприятная экологическая обстановка в момент вынашивания плода;
- употребление в пищу продуктов, в состав которых входят опасные вещества (консерванты, красители);
- употребление лекарственных препаратов, влияющих на формирование плода.
Возникновение приобретенных патологий в области синуса почки это целый комплекс нарушений, потому что структурные составляющие, входящие в синус многообразны. Это сосуды для притока и оттока крови, лоханки с начальной частью мочеточника, основной функцией которых является выведение мочи. В каждом из этих составляющих, возможно возникновение нарушений, причем, как правило – это происходит в обеих почках. Такие диффузные изменения вовлекают в процесс не только синусы, но затрагивают и чашечно-лоханочную систему и паренхиму органа.
При диффузных изменениях в синусе почки наблюдается его уплотнение и, можно говорить о следующих приобретенных патологиях:
- накопление конкрементов в лоханках;
- образование различных кист в области синуса;
- уплотнение стенок почечных лоханок;
- образование бляшек в сосудах кровеснабжающих почку;
- различного рода новообразования.
Такое многообразие патологий предполагает и разнообразие симптоматики. Именно поэтому при наличии любых нарушений в структуре синуса, невозможно сразу диагностировать соответствующую патологию. Симптоматика будет типичной для заболеваний мочеполовой системы – это нарушение мочеиспускания, болевой синдром в области почек и поясницы, повышение температуры тела. Иногда диффузные изменения в синусе почки протекают бессимптомно.
Обследование почек
Для полной диагностики необходимо пройти ряд обследований.

УЗИ почек одно из главных обследований почечной патологии
Для обследования, в настоящее время, используют , УЗИ, компьютерную томографию, радиоизотопное исследование. Но наиболее доступным и быстрым является УЗИ – этот метод всегда используется на начальном этапе обследования.
По результатам ультразвукового исследования и заключению врача будет понятно, какая патология присутствует.
Прежде всего, на экране будет виден размер и расположение почек, имеются ли аномалии (удвоение органа), имеется ли деформации.
Основным показателем УЗИ является эхогенность – это способность тканей отражать звуковую волну. Плотность ткани определяется на экране монитора степенью осветленности участков эхоструктур. На этом основано обнаружение конкрементов. Те камни, которые можно обнаружить с помощью УЗИ, на мониторе будут высвечиваться в виде участков с повышенной эхогенностью. Структура таких камней плотная, поэтому их легко обнаружить, вычислить их размер и местоположение в синусе почки.
Киста синуса почки
При диагностике , которая образовалась в почечном синусе и имеет название синусовая киста, на экране монитора, возможно обнаружить только четкие контуры кисты. Это связано с тем, что ткани, образующие капсулу самой кисты обладают свойствами повышенной эхогенности, а содержимое кисты не определяется, так как оно чаще всего жидкое, а жидкости не способны отражать звуковую волну.
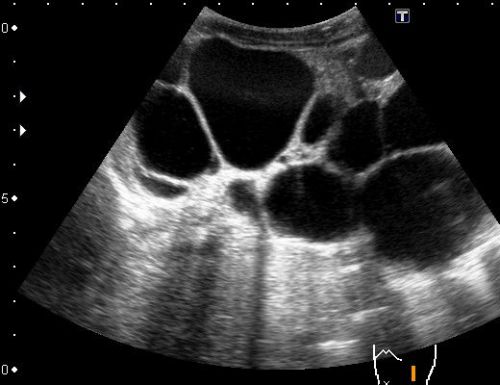
На УЗИ возможно определить наличие кисты в паренхиме почки, но содержимое ее на мониторе не определяется
Не всегда признаки образовавшейся кисты в синусе почки понятны пациенту, обычно такие кисты протекают бессимптомно. Чаще они бывают одиночные или множественные, поражают как правую, так и левую почку.
Иногда единственным симптомом синусовой кисты является повышенное артериальное давление, но это происходит тогда, когда киста достигает больших размеров. Сдавление сосудов, входящих в почку через синус и является причиной повышенного артериального давления.
Механизм образования кисты следующий: в результате воздействия неблагоприятных факторов, происходит закрытие выводного протока одного из нейронов (функциональная единица почки), жидкость прекращает отходить и постепенно происходит расширение протоков жидкостью, скапливающейся в закупоренном протоке.
Рост такого образования небыстрый, так как пропотевание содержимого происходит медленно. Ткани вокруг уплотняются, создавая плотную оболочку вокруг скопившейся жидкости. Если рядом с таким образованием закупоривается еще один или несколько нейронов, то возникают множественные кисты синуса почки.
Чаще всего такой процесс возникает из-за воспаления в органе или в его паренхиме, вследствие различных травм, нарушение в системе капиллярного кровообращения тоже может являться причиной образования кисты.
Новообразования
Иногда кисты способны перерастать злокачественные новообразования. К сожалению, такая патология протекает длительное время бессимптомно и только когда опухоль, достигая больших размеров, сдавливает сосуды, входящие в почку через синус, появляется симптоматика.
Большинство новообразований долгое время протекает бессимптомно
Однако все симптомы будут типичны для заболевания мочеполовой системы и выделить какой-то из них характерный, для опухоли не всегда возможно, только появление нарастающей интоксикации, уменьшение количества выделяемой мочи и нестерпимые боли, могут заставить врача заподозрить образование опухоли.
Характерным признаком исследования почек на УЗИ, при подозрении на злокачественное образование, будут диффузно-неоднородные изменения в паренхиме органа. Такая особенность объясняется тем, что четкого контура опухолевидное образование иметь не будет, прорастая постепенно, она захватывает все новые и новые участки паренхимы, иногда переходя на соседние органы и сосуды. Поэтому увидев на экране монитора неоднородные изменения в органе, следует думать об онкологии.
Почка парный орган, поэтому для сравнения и для исключения патологии в другом органе всегда проходят обследование с обеих сторон. При подозрении онкологического заболевания почки назначается ряд других обследований (внутривенная урография, МРТ, КТ, радиоизотопное обследование) и только тогда ставиться заключительный диагноз.
Доброкачественные опухоли синуса почки
Встречаются также и доброкачественные опухоли синуса почки. Разновидности липом, которые возникают в толще жировой ткани, заполняющей синус почки разнообразны (ангиомиолипома, лимфангиома,фиброма и т. п.)
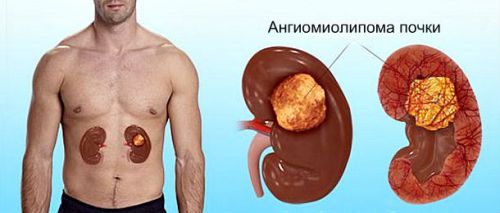
Липома имеет много разновидностей
Как правило, липома формируется из жировой ткани, которая располагается в синусе и служит своеобразным вместилищем и фиксацией для проходящих сосудов и мочеточников. Имеет склонность к быстрому росту, но не обладает способностью прорастать в соседние ткани и органы.
Размер липомы быстро увеличивается, сдавливает кровеносные сосуды и мочеточник, тем самым затрудняя отток мочи. До этого момента наличие опухоли в синусе протекает бессимптомно.
Такие опухоли, как ангиомиолипома, прорастая в капилляры, дает значительную гематурию. Растет до небольших размеров. Даже маленький размер этой опухоли способен вызвать макрогематурию.
Лимфангиомы – неединичные опухоли, иногда их бывает несколько, с разными размерами, прорастая в лимфатические сосуды, содержат большое количество лимфы. Чаще всего они образуются именно в почечном синусе.
К сожалению, в наше время, заболевания мочеполовой системы не редкость, и не всегда легко поставить правильный диагноз, многие из них диагностируются с трудом. Только полноценное, многогранное обследование с помощью современной медицинской техники поможет установить патологию в организме.
Почечный синус представляет собой сплющенную полость, которая содержит в себе артериальные, венозные и лимфатические сосуды. Он соединяется с лоханкой и включает в себя нервные пучки. Синус почки заполнен белой жировой тканью. В данной статье мы расскажем о патологиях этой части почек и причинах их возникновения.
Особенности патологий синуса
Любые нарушения структуры синусов почек, такие как уплотнение, диффузные изменения и другие, способствует нарушению оттока мочи. Подобные заболевания бывают двух типов:
Если при осмотре пациента обнаруживается уплотнение в области почек, это может значить следующее:
- наличие камней;
- нарушение структуры стенок лоханки, возникшее вследствие длительного течения хронической патологии;
- течение атеросклероза, следствием которого стало образование характерных бляшек в сосудах, что пролегают через синус;
- неправильное развитие органа, при котором происходит изменение клетчатки возле синуса и возникает воспалительный процесс;
- образование кист, сдавливающих кровеносные сосуды.
 Рассматривая вопрос, что такое синус почки, стоит отметить следующее: при возникновении любых нарушений в его структуре невозможно сразу определить истинную причину диффузных изменений. Это обусловлено множественной симптоматикой, возникающей при поражении этой части почек.
Рассматривая вопрос, что такое синус почки, стоит отметить следующее: при возникновении любых нарушений в его структуре невозможно сразу определить истинную причину диффузных изменений. Это обусловлено множественной симптоматикой, возникающей при поражении этой части почек.
Диффузный процесс сопровождается:
- нарушением мочеиспускания;
- болевыми ощущениями в районе почек и иррадирующими в поясницу;
- высокая температура.
Однако люди не всегда замечают признаки, свидетельствующие о патологиях почечных синусов.
При диффузно-неоднородных изменениях структуры также иногда наблюдаются:
- болевой синдром;
- отеки;
- ощущение покалывания в районе сердца;
- проблемы с артериальным давлением.
В ряде случаев при поражении беременной, вирусной инфекцией, а также на фоне приема некоторых лекарственных препаратов, у будущего ребенка происходит расщепление лоханки. Данный процесс может протекать по двум сценариям:
- образование двух лоханок, которые соединяются с мочевым пузырем двумя мочеточниками;
- образование двойных мочеточников, которые входят в мочевой пузырь как единое целое.
Расщепление лоханок чаще встречается у женщин. Такие изменения приводят к разделению почечного синуса на два отдела, вследствие чего орган увеличивается в размерах. Причем каждая из образованных частей питается через собственную систему кровообращения. Симптоматика в данном случае аналогична той, что была описана выше. Удвоение чашек лоханок не приводит к серьезным нарушениям.
Почему возникают изменения в синусе почек?
Уплотнения почечных синусов представляет собой изменения в структуре паренхимы органа, возникающие под воздействием воспалительного процесса. При таких нарушениях наблюдаются проблемы с кровоснабжением и микроциркуляцией в соединительной ткани. Эти изменения возникают как естественная реакция организма на течение воспалительного процесса. При обследовании на УЗИ уплотнения почечных синусов выявляются виде участков повышенной эхогенности.
Однако такая диагностика может лишь зафиксировать факт наличия изменений, но она не указывает на причину. К числу последних относятся:
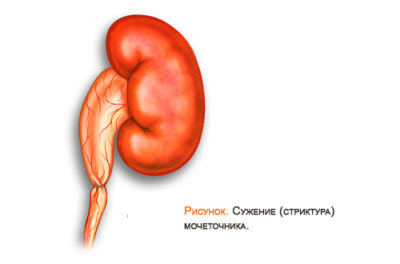
У детей до года часто диагностируется расщепление синуса почек. Такое состояние считается нормальным. Однако если оно выявлено у детей старшего возраста, в некоторых случаях потребуется хирургическое вмешательство для устранения расщепления синусов.
Выявить наличие патологических изменений в почках позволяют следующие методы:
- компьютерная томография;
- радиоизотопное исследование;
- внутривенная урография.
 Наиболее оптимальным методом исследования почек считается УЗИ. Ультразвуковое воздействие позволяет быстро обнаружить места, где образовались характерные уплотнения. Посредством УЗИ легко выявляются кисты в почечных синусах. Такие новообразования на экране монитора видны в виде округлых объектов с четкими контурами. Кисты в почках возникают вследствие закрытия одного из протоков, что приводит к скапливанию жидкости в определенной точке и разрастанию соединительной ткани.
Наиболее оптимальным методом исследования почек считается УЗИ. Ультразвуковое воздействие позволяет быстро обнаружить места, где образовались характерные уплотнения. Посредством УЗИ легко выявляются кисты в почечных синусах. Такие новообразования на экране монитора видны в виде округлых объектов с четкими контурами. Кисты в почках возникают вследствие закрытия одного из протоков, что приводит к скапливанию жидкости в определенной точке и разрастанию соединительной ткани.
Диффузные изменения почечных синусов не являются отдельным диагнозом. Их наличие свидетельствует о протекании патологического процесса, затронувшего почки. В связи с этим единого подхода к лечению диффузных изменений синусов не существует.
Так, при поражении тканей почек патологией инфекционного характера применяется антибактериальная терапия, сочетающаяся с приемом гормональных препаратов. При пиелонефрите назначаются противовоспалительные и мочегонные лекарства. А нефрит ввиду того, что он вызывает нарушения артериального давления, лечится посредством препаратов, действие которых направленно на восстановление сердечных функций.
При выявлении уплотнений в почечных синусах важен комплексный подход. Причем это касается не только выбора тактики лечения, но и проведения диагностики. Нужно понимать, что уплотнения лишь указывают на наличие аномалий в развитии почек или течение какого-либо заболевания, но сами не являются отдельной патологией.
Вам все еще кажется, что вылечить и восстановить почки невозможно?
Судя по тому, что вы сейчас читаете эти строки - победа в борьбе с заболеваниями почек пока не на вашей стороне...
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь от состояния почек напрямую зависит общее состояние ЗДОРОВЬЯ. А игнорирование болей в поясничной области, резей при мочеиспускании, может привести к тяжелым последствиям...
- отечность лица, рук и ног....
- тошнота и рвота...
- скачки давления...
- сухость во рту, постоянная жажда...
- головные боли, вялое состояние, общая слабость...
- изменения цвета мочи...
Все эти симптомы знакомы вам не понаслышке? Но возможно правильнее лечить не следствие, а причину? Рекомендуем ознакомится с новой методикой от Елены Малышевой в лечении заболеваний почек...








